Vivimos un momento difícil, atípico, convulso, incluso por momentos parece surrealista: hemos pasado de tener una vida “normal”, en la que salíamos, entrábamos, íbamos, veníamos, abrazábamos y besábamos, a no poder hacer nada de ello, a vivir con miedo y a no poder estar con algunos de nuestros seres más queridos desde hace demasiado tiempo.
En esta situación se nos ha aconsejado evitar acudir a Centros Sanitarios salvo en casos absolutamente necesarios, algo totalmente lógico y comprensible, pero no olvidemos que siguen existiendo otras Patologías, tanto agudas como crónicas y que, aunque en la gran mayoría de casos pueden esperar unas semanas o incluso meses, siguen ahí: las personas siguen padeciendo hipotiroidismo, diabetes, hipertensión etc, y en muchas ocasiones pueden encontrarse mal o necesitar resolver una duda concreta.
Por todo ello, al igual que otros muchos compañeros (gracias a todos), cuando comenzó el confinamiento decidí “aparcar” transitoriamente mi actividad habitual y ofrecer la posibilidad de que, quien quisiera hacerlo, me consultara dudas acerca de mi especialidad y otros temas más o menos relacionados a través de distintos canales y de forma gratuita, con la finalidad de evitar sobrecargar los servicios de Urgencias y Centros Sanitarios con consultas que pueden ser resueltas de esta forma.
Debo decir que en estos días he recibido decenas de consultas, algunas más complicadas y otras menos, espero haber podido ayudaros y seguir aportando mi “granito de arena” mientras sea necesario.
Dos de las consultas más recurrentes han sido estas: ¿las personas con hipotiroidismo de origen autoinmune corremos más riesgo de contraer Covid-19 y que éste se complique?, y ¿qué puedo hacer yo para mejorar mi salud, mis síntomas y potenciar mi sistema inmune en estos momentos?
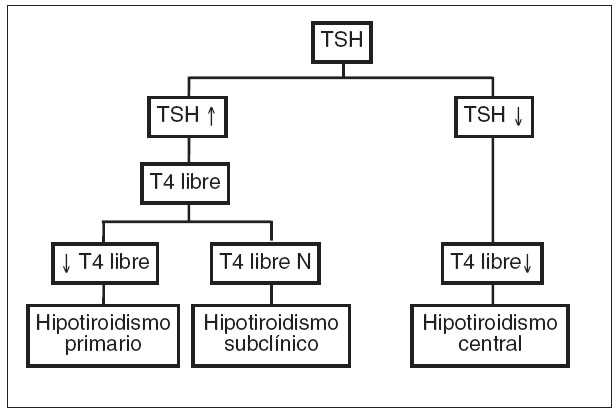
La respuesta que he estado dando a la primera pregunta es que este virus es muy reciente, por lo que no se han podido realizar aún estudios en este sentido pero, según los distintos expertos, hasta la fecha no parece que el padecer hipotiroidismo de origen autoinmune u otras disfunciones autoinmunes controladas aumenten “per se” el riesgo de contagio ni de presentar complicaciones por Covid-19, ahora bien, dependerá también del tipo del estado de salud del paciente, del tipo de tratamiento que tome, de si se padecen otras enfermedades, de si se encuentra inmunodeprimido por algún motivo etc. Así que el consejo es el mismo que para la población general: prevención (lavado de manos, evitar contacto social etc), mantener una adecuada nutrición y estilos de vida saludables etc.
Para la segunda cuestión, he estado ofreciendo información básica y consejos generales de alimentación y actividad física, además enlaces a artículos o páginas web que he creído interesantes e indicando que lo ideal sería que consultara con un Nutricionista especializado, algo relativamente complicado en la actualidad a no ser que se realice de forma online.
Y pensando en ello, me he dado cuenta de que el que yo indique unas pautas generales sin poder explicar el porqué de las mismas ni realizar un seguimiento posterior, es posible que no obtenga el efecto deseado: dar información suficiente para que el paciente se empodere y tome “las riendas de su salud”

Fuente: PAU Pacientes autoinmunes.
¿Qué es el empoderamiento?
Estoy segura de que la gran mayoría de vosotros habréis oído o leído esta palabra en más de una ocasión y conocéis su significado, pero voy a recordarlo.
Este concepto no es nuevo, nació en los años 70, y según la RAE, es la “acción y efecto de empoderar”, es decir, hacer poderoso o fuerte a un individuo o grupo social desfavorecido” o, en otra de sus acepciones, “dar a alguien autoridad, influencia o conocimiento para hacer algo”
Si lo trasladamos al entorno de la relación médico-paciente, hace referencia a que el paciente tome un papel activo en la gestión de su propia salud: hasta hace unos años eran los profesionales sanitarios los que de forma exclusiva tomaban decisiones sobre la salud de los pacientes y se responsabilizaban de las mismas, mientras que el paciente se limitaba a ser cuidado y hacer lo que le decía el médico, “porque lo decía el médico”.
Afortunadamente la situación ha cambiado, en la actualidad disponemos de multitud de medios, canales y recursos, fiables y accesibles, de información y formación, de modo que el paciente, debidamente informado acerca de su patología y los distintos medios u opciones para mejorarla, tiene la suficiente capacidad como para formar parte del proceso de toma de decisiones y resolver problemas que atañen a SU salud.

Fuente: futurosalud.com
Y volviendo al principio, estos días he estado buscando opciones fiables y accesibles para recomendar y ayudar a empoderaros, he revisado varios blogs, artículos, recursos online, consultas online etc, y he encontrado varias opciones que podrían ser interesantes, entre ellas, la que os presento ahora:
AVISO, nunca lo había hecho hasta ahora, pero hoy voy a hacer publicidad, si no te interesa no sigas leyendo.
El equipo formado por Montse Reus (Dietista-Nutricionista especializada en Hipotiroidismo y autoinmunidad), Diego De Castro (Dietista especializado en nutrición celular activa) y Fernando Orpinell (Entrenador personal) ha relanzado recientemente el Método Reshape Hipotiroidismo.
Este método es un curso 100% online creado para pacientes con diagnóstico de hipotiroidismo o autoinmunidad, que deseen conocer estrategias que implican cambios más o menos profundos en su estilo de vida, y que pueden incorporar en su vida diaria para encontrarse mejor.
Se basa en 4 pilares: alimentación, ejercicio físico, descanso y desconexión, y ofrece herramientas para cada uno de ellos a lo largo de 25 horas de clases en vídeo y la disponibilidad de 40 documentos descargables, incluyendo las claves para comprender qué es el hipotiroidismo, qué hacer para mejorar tu salud y recetas sencillas, sanas y deliciosas para facilitar el proceso.
El método no es nuevo, los resultados están avalados por los cientos de testimonios positivos de alumnos, tanto pacientes como profesionales, y estoy segura de que muchos lo conocéis, entonces, ¿por qué os lo cuento ahora?
Porque desde hoy, el método incluye además los siguientes bonus que creo que os pueden ayudar en estos momentos:
- Masterclass potenciar Sistema Inmunitario.
- Vídeo guía de aprendizaje.
- Interacción: sesiones de preguntas y respuestas.
- Ejercicios respiratorios para mejorar respuestas emocionales ante la incertidumbre, miedo, estrés y ansiedad.
Si quieres más información, y la posibilidad de adquirirlo con un interesante descuento sobre su precio original por un tiempo limitado, Montse Reus ha hecho un fantástico webinar donde podrás ver el programa por dentro:
Por supuesto que este no es el único recurso útil que podéis encontrar online, pero he tenido oportunidad de revisarlo en estos últimos días, y estoy segura de que en estos momentos en que no es fácil contactar con especialistas de forma presencial, este curso os resolverá muchas dudas y, sobre todo, os dotará de estrategias que una vez incorporadas a vuestro día a día podrán ayudaros a mejorar vuestra salud, yo, por mi parte, seguiré ofreciendo mi ayuda a través de distintos canales durante el tiempo necesario.
Espero que todos estéis bien, ya queda un día menos.